IOL統計
2026年2月12日
当院における 2025/07~12 月の眼内レンズ使用割合です
| 2025年 7~12月 |
単焦点 | レンティス | アイハンス | 選定療養 | 計 |
|---|---|---|---|---|---|
| 20.7% | 38.3% | 35.8% | 5.2% | 100.0% |
全体の約79%が多焦点眼内レンズ、また約39%が乱視用レンズとなっています。
当院では使用眼内レンズ選択に際し、術後予想屈折値により
- 0D~-2D(軽い近視):
- レンティスコンフォートもしくはアイハンス
- -3D以上の近視 :
- 単焦点眼内レンズ
を選択することを基本としています。






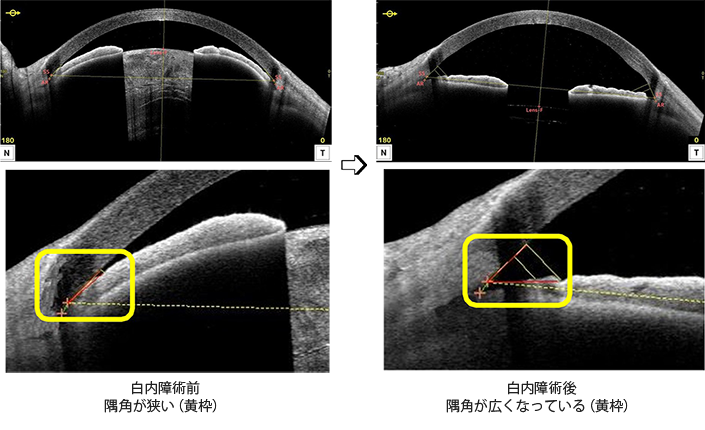 急性閉塞隅角緑内障(緑内障発作)
急性閉塞隅角緑内障(緑内障発作)